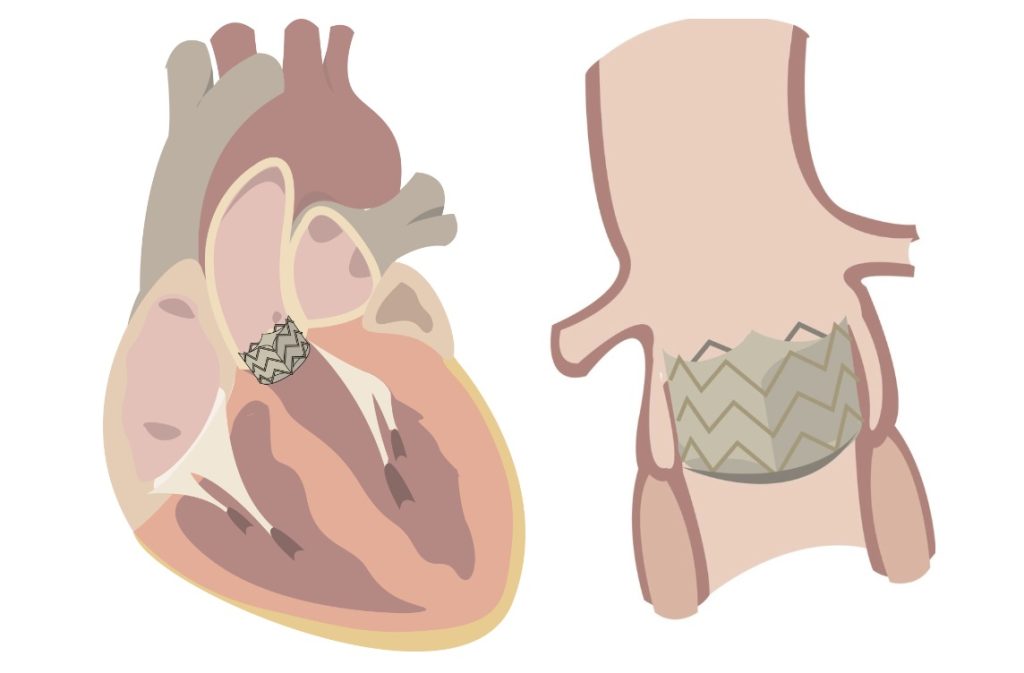
Stenoza valvei aortice este cea mai frecventă formă de boală valvulară cardiacă în țările dezvoltate, cu o prevalență care crește exponențial odată cu înaintarea în vârstă. Mai multe etiologii, inclusiv anomalii congenitale (de exemplu, valva aortică bicuspidă) și bolile de inimă reumatismale, pot duce la stenoză aortică (SA), deși procesele degenerative direct legate de îmbătrânire sunt cele mai frecvente. Fibroza progresivă și calcificarea valvei aortice obstrucționează fluxul sanguin de la ventriculul stâng către aorta ascendentă în timpul sistolei. Ca urmare a acestei scăderi a debitului cardiac, pacienții se plâng de scăderea capacității de efort care ar putea evolua către insuficiență cardiacă sau chiar deces, dacă nu este tratată.
Pe lângă terapia medicală, înlocuirea valvei aortice este adesea necesară pentru a limita progresia bolii, a îmbunătăți prognosticul și a spori calitatea vieții. Din punct de vedere istoric, înlocuirea chirurgicală a valvei aortice (SAVR) a fost terapia de bază la majoritatea pacienților, în timp ce înlocuirea valvei aortice transcateter (TAVI) a fost limitată la cei cu risc crescut de intervenție chirurgicală. Progresul tehnologic al procedurii TAVI și noul design al valvelor bioprotetice au extins indicațiile de inlocuire transcateter la pacienți din tot spectrul de risc chirurgical.
Fiziopatologia stenozei valvei aortice
Depunerea de lipide la nivelul cuspelor valvei aortice constituie mecanismul primar al patogenezei SA degenerative. Acest proces declanșează inflamația și stresul oxidativ care duc progresiv la calcificarea valvei. Hipercolesterolemia și nivelurile plasmatice ridicate ale particulelor LDL sunt asociate cu o creștere a depunerilor de LDL în cuspele valvei aortice, cauzând îngroșarea lor si calcificarea. Un alt mecanism plauzibil este mediat de sistemul renină-angiotensină-aldosteron prin promovarea infiltrației monocitelor, producerea de citokine inflamatorii și diferențierea celulelor interstițiale ale valvei aortice în celule asemănătoare osteoblastelor. De-a lungul timpului, toate aceste procese duc la degenerarea valvei și la calcificare. Îngroșarea foițelor valvulare, împreună cu reducerea ariei valvei aortice, crește postsarcina ventriculului stang, care, la rândul ei, duce la remodelare ventriculară, fibroză și disfuncție diastolică. Pe măsură ce degenerescența valvulară progresează în severitate, apare disfuncția sistolică, iar riscul de aritmii letale crește. Prin urmare, diferite mecanisme sunt implicate în patogeneza și progresia stenozei aortice și, astfel, pot fi vizate de terapia medicală. În prezent, studiile clinice în desfășurare testează efectele medicamentelor care vizează căile metabolice ale calciului asupra progresiei stenozei aortice calcifice.
Managementul medical al stenozei aortice
Studiile anterioare au evidentiat o asociere între factorii tradiționali de risc cardiovascular, cum ar fi dislipidemia, hipertensiunea arterială și diabetul, și dezvoltarea de stenoză aortică severă. Prin urmare, controlul optim al acestor factori de risc poate atenua probabilitatea sau poate întârzia debutul SA. Cu toate acestea, niciun tratament medical nu s-a dovedit capabil să prevină sau să trateze SA în mod eficient.
Ghidurile clinice nu oferă recomandări pentru tratamentul farmacologic al SA dincolo de ameliorarea simptomatică și controlul hipertensiunii arteriale concomitente. Inhibitorii enzimei de conversie a angiotensinei și blocanții receptorilor angiotensinei constituie o opțiune sigură pentru controlul tensiunii arteriale și s-au dovedit a avea efecte benefice asupra miocardului.
Când este necesară intervenția?
Indicațiile clasa 1 pentru înlocuirea valvei aortice sunt:
- SA severă cu simptome de dispnee de efort, angină sau insuficiență cardiacă.
- SA severă, asimptomatică, cu fracție de ejecție a ventriculului stâng <50%.
- SA severă, asimptomatică, la pacientii cu indicatie de intervenție chirurgicala pentru alte patologii.
Indicațiile de clasa 2a pentru înlocuirea valvei aortice sunt:
- SA severă, asimptomatică și cel puțin unul dintre următoarele: scădere a toleranței la efort sau scădere ≥10 mmHg a tensiunii arteriale în timpul efortului, nivel seric crescut al peptidului natriuretic de cel puțin trei ori limita superioară de referință sau o creștere ≥0,3 m/s pe an în viteza fluxului sanguin prin valva aortică.
Indicațiile de clasa 2b pentru înlocuirea valvei aortice sunt:
- SA severă și o scădere progresivă a fracției de ejecție a ventriculului stâng la <60% la trei sau mai multe studii imagistice seriate.
- SA moderată, asimptomatică, la pacientii cu indicatie de intervenție chirurgicala pentru alte patologii.
În general, pacienții simptomatici care sunt supuși înlocuirii valvei aortice au un prognostic ameliorat, o calitate îmbunătățită a vieții și o funcție sistolica a ventriculului stâng îmbunătățită.
Timpul și modul de intervenție
Momentul ideal de înlocuire a valvei aortice ar trebui stabilit luând în considerare mai mulți factori. În primul rând, amânarea intervenției la pacienții asimptomatici cu SA severă implică un risc de evenimente cardiace adverse (adică moarte subită cardiacă) și contribuie la remodelarea progresivă a ventriculului stâng. În schimb, atât intervențiile chirurgicale, cât și cele transcateter au propriile riscuri și complicații, în ciuda progreselor semnificative în ceea ce privește siguranța și eficacitatea acestor terapii. În plus, toate valvele bioprotetice sunt supuse deteriorării în timp și prezintă un risc de endocardită și evenimente tromboembolice. Prin urmare, momentul ideal al procedurii este cel mai bine descris ca punctul în cursul bolii când beneficiile înlocuirii valvei depășesc riscurile procedurii.
Alegerea dintre inlocuirea chirurgicala și TAVI trebuie să se bazeze pe o evaluare atentă a factorilor clinici, anatomici și procedurali de către cardiolog, cântărind riscurile și beneficiile fiecărei abordări pentru un pacient individual. Recomandarea cardiologului trebuie discutată cu pacientul, care poate face apoi o alegere informată de tratament.
Extinderea indicațiilor TAVI la pacienții cu risc scăzut
Studiile clinice initiale au stabilit că TAVI este cea mai bună opțiune pentru tratarea pacienților cu SA simptomatică severă, care sunt considerați a fi expuși unui risc operator moderat până la ridicat și care nu pot fi supuși unei înlocuiri chirurgicale. În 2019, insa, au fost publicate două studii clinice randomizate care au comparat TAVI versus SAVR la pacienții cu SA cu risc scăzut: studiile PARTNER 3 și Evolut Low Risk, care au evidențiat non-inferioritatea si chiar superioritatea TAVI față de inlocuirea chirurgicala.
Concluzie
Stenoza aortică rămâne principala afectiune valvulara care necesită intervenție de inlocuire în țările dezvoltate. În ultimii 20 de ani, multiple inovații au îmbunătățit siguranța și eficacitatea tratamentelor minim invazive pentru SA, TAVI fiind cea mai notabilă dintre ele. Aceste schimbări revoluționare au condus la recomandări pentru intervenția timpurie și utilizarea extinsă a TAVI la pacienții cu stenoza aortica severa simptomatica.